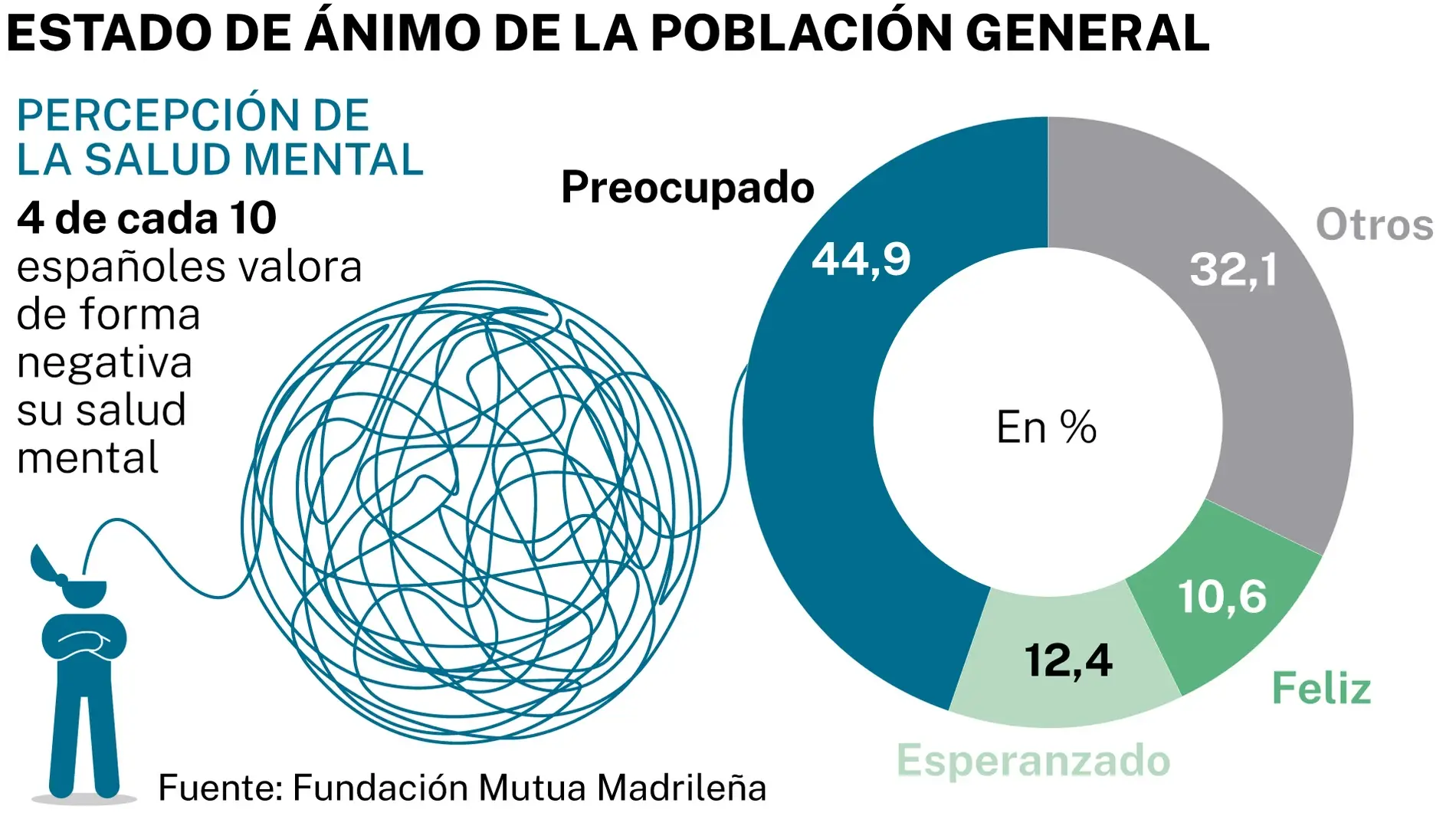
- La salud mental afecta a casi una de cada siete personas y es la principal causa de años vividos con discapacidad a nivel mundial.
- Ansiedad, depresión, trastornos bipolares, psicosis y trastornos del neurodesarrollo concentran la mayor carga de enfermedad.
- Pobreza, violencia, desigualdad, crisis climática y COVID-19 aumentan el riesgo, mientras que la atención sigue infradotada y muy desigual.
- Existen tratamientos eficaces y modelos comunitarios basados en derechos, pero requieren más inversión, coordinación y lucha activa contra el estigma.
Cada vez hablamos más de salud mental, pero aún son muchas las personas que no manejan bien los datos clave, la magnitud del problema y todo lo que hay en juego. Lejos de ser un tema “de unos pocos”, las cifras muestran que estamos ante uno de los grandes retos de salud pública del siglo XXI, con impacto directo en nuestra calidad de vida, en la economía y en la cohesión social.
Entender qué es realmente la salud mental, cómo se distribuyen los trastornos, qué factores aumentan el riesgo, qué recursos existen y cómo está respondiendo el sistema sanitario y los organismos internacionales es fundamental para exigir mejores servicios, combatir el estigma y saber cuándo y cómo pedir ayuda. En este artículo encontrarás una panorámica muy completa, basada en datos recientes de organismos como la OMS, el Ministerio de Sanidad y entidades sociales especializadas.
Qué entendemos por salud mental y por qué importa tanto
La salud mental no es simplemente “no tener una enfermedad mental”. Hace referencia a un estado de bienestar psicológico que nos permite manejar el estrés cotidiano, desplegar nuestras capacidades, aprender, trabajar y participar en la comunidad. Es, por tanto, un componente básico del bienestar general, al mismo nivel que la salud física.
Desde una perspectiva de derechos humanos, la salud mental tiene un valor propio e instrumental: es un derecho fundamental y, al mismo tiempo, un recurso esencial para el desarrollo personal y socioeconómico. Sin estabilidad emocional y cognitiva, resulta mucho más difícil estudiar, mantener un empleo, cuidar de otras personas o participar activamente en la vida social y política.
La experiencia de salud mental se sitúa en un continuo que va desde un alto nivel de bienestar hasta situaciones de intenso sufrimiento emocional, discapacidad y riesgo de autolesión. No existe una división tajante entre personas “sanas” y personas “enfermas”; podemos atravesar distintos estados a lo largo de la vida, con altibajos influidos por circunstancias personales, sociales y biológicas.
Cuando hablamos de afecciones de salud mental, incluimos tanto los trastornos mentales propiamente dichos, como las discapacidades psicosociales y otros estados que generan un gran malestar o limitaciones en la vida diaria. Muchos de estos cuadros, aun siendo graves, cuentan con intervenciones eficaces, especialmente si se detectan y tratan de forma temprana.
Datos globales y situación general de la salud mental
A escala mundial, las cifras son contundentes: se estima que alrededor de mil millones de personas, aproximadamente una de cada siete, conviven con algún trastorno mental diagnosticable. Los trastornos de ansiedad y los depresivos son los más frecuentes en prácticamente todos los países.
En 2021, los datos de carga global de enfermedad calculan que unos 1100 millones de personas tenían un trastorno mental, siendo la ansiedad y la depresión los cuadros más habituales. Solo los trastornos de ansiedad afectarían a alrededor de 359 millones de personas, incluidos más de 70 millones de niños y adolescentes.
Los trastornos mentales no solo son frecuentes, sino que representan la principal causa de años vividos con discapacidad a nivel mundial. Se calcula que aproximadamente uno de cada seis años vividos con discapacidad (AVAD) se debe a trastornos psiquiátricos, con la esquizofrenia entre las condiciones que más deterioro generan en sus fases agudas.
Pese a la existencia de tratamientos eficaces, la mayoría de las personas con problemas de salud mental no recibe la atención que necesita o la recibe de forma insuficiente. En el caso de la depresión, se estima que solo alrededor de un tercio de quienes la padecen acceden a servicios formales de salud mental; en psicosis (como la esquizofrenia), apenas un 29 % tiene algún tipo de seguimiento especializado.
Diferencias por sexo, edad y esperanza de vida
La carga de enfermedad no se distribuye igual entre hombres y mujeres. Los datos muestran que los trastornos depresivos y de ansiedad son aproximadamente un 50 % más frecuentes en mujeres que en hombres. Como estos trastornos concentran la mayor parte de los casos de problemas mentales, globalmente hay más mujeres (en torno al 13,5 % de la población femenina) que hombres (12,5 %) viviendo con algún trastorno mental.
Los hombres, por su parte, presentan tasas más elevadas de trastorno por consumo de sustancias, lo que también repercute de manera importante en salud física, mortalidad y problemas sociales. En el caso de las mujeres que han sufrido violencia de pareja o violencia sexual, el riesgo de desarrollar un problema de salud mental (depresión, ansiedad, trastornos relacionados con el estrés o ideación suicida) aumenta de forma muy marcada.
La salud mental también impacta en la esperanza de vida. Las personas con trastornos mentales graves, como la esquizofrenia o el trastorno bipolar, mueren de media entre 10 y 20 años antes que la población general. La principal causa no son siempre los suicidios, sino enfermedades físicas prevenibles, en especial cardiovasculares, respiratorias e infecciosas, sobre las que influyen factores como la pobreza, el estigma, la menor atención preventiva y efectos secundarios de ciertos tratamientos.
En la infancia y la adolescencia, los datos son especialmente preocupantes. Se estima que alrededor del 8 % de los niños de 5 a 9 años y el 14 % de los adolescentes de 10 a 19 años tienen algún trastorno mental. Además, estudios longitudinales muestran que la mitad de los trastornos mentales del adulto se inician antes de los 14 años y tres de cada cuatro antes de los 24. Esto subraya la importancia de la prevención y la intervención temprana.
En la infancia y la adolescencia, los datos sobre salud mental en la población infanto-juvenil son especialmente relevantes para diseñar políticas públicas y servicios adecuados.
Trastornos mentales más frecuentes y sus características
Los trastornos mentales se definen como alteraciones clínicamente significativas en la cognición, la regulación de las emociones o el comportamiento, asociadas a malestar o a una afectación funcional notable. A continuación se resumen algunos de los cuadros más relevantes por su frecuencia y repercusión.
Trastornos de ansiedad
Los trastornos de ansiedad engloban condiciones como el trastorno de ansiedad generalizada, el trastorno de pánico, la ansiedad social o la ansiedad de separación, entre otros. Se caracterizan por miedo o preocupación excesivos y persistentes, acompañados de síntomas físicos (palpitaciones, sudoración, temblores, sensación de ahogo) y conductas de evitación de situaciones temidas.
Cuando estos síntomas son intensos y duraderos, pueden interferir gravemente en el funcionamiento cotidiano, el rendimiento académico o laboral y las relaciones personales. Existe evidencia sólida de la eficacia de las terapias psicológicas (como la terapia cognitivo-conductual); en algunos casos, y según la edad y la gravedad, se recomienda también tratamiento farmacológico.
Depresión
La depresión es mucho más que estar triste o “pasar una mala racha”. Se define por la presencia durante al menos dos semanas de un estado de ánimo deprimido o de una pérdida marcada de interés o disfrute en actividades, la mayor parte del día y casi todos los días, acompañado de otros síntomas como problemas de sueño, fatiga intensa, dificultades de concentración, sentimientos de culpa excesiva, desesperanza, cambios en el apetito o el peso y, en muchos casos, pensamientos de muerte o suicidio.
En 2019 se estimaba que alrededor de 280 millones de personas en el mundo vivían con depresión, incluidos más de 20 millones de niños y adolescentes. Este trastorno es uno de los principales contribuyentes a la discapacidad global, pero también cuenta con tratamientos eficaces, fundamentalmente psicológicos, a los que puede añadirse medicación cuando la situación lo requiere.
Trastorno bipolar
El trastorno bipolar se caracteriza por la alternancia de episodios depresivos con fases de manía o hipomanía, en las que se observan euforia o irritabilidad, aumento notable de energía, disminución de la necesidad de dormir, verborrea, ideas aceleradas y conductas impulsivas. Estos ciclos pueden ocasionar un deterioro muy significativo en la vida personal, social y laboral.
En torno a 37 millones de personas en el mundo, aproximadamente una de cada 150 personas adultas, viven con un trastorno bipolar. El riesgo de suicidio es elevado, por lo que el seguimiento continuado y el acceso a un tratamiento integral (psicoeducación, manejo del estrés, apoyo familiar, medicación estabilizadora) son esenciales.
Trastorno de estrés postraumático (TEPT)
El TEPT puede aparecer tras haber vivido o presenciado uno o más sucesos extremadamente amenazantes o terroríficos, como violencia extrema, abuso, catástrofes naturales, conflictos armados o accidentes graves. Se manifiesta por la reexperimentación del trauma (flashbacks, pesadillas, recuerdos intrusivos), la evitación de todo aquello que lo recuerda y una sensación persistente de amenaza o hipervigilancia.
Estos síntomas deben mantenerse varias semanas y generar un deterioro funcional importante para cumplir criterios diagnósticos. Existen tratamientos psicológicos específicos con buena evidencia de eficacia, especialmente las terapias centradas en el trauma.
Esquizofrenia y otros trastornos psicóticos
La esquizofrenia es uno de los trastornos mentales más graves y complejos, que afecta a alrededor de 23-24 millones de personas en el mundo, es decir, roughly una de cada 300-345 personas adultas. Se caracteriza por alteraciones profundas de la percepción y el pensamiento: delirios, alucinaciones, pensamiento desorganizado y cambios marcados en el comportamiento.
Además de estos síntomas denominados “positivos”, muchas personas presentan dificultades cognitivas persistentes, retraimiento social y pérdida de iniciativa, que pueden dificultar enormemente el estudio, el trabajo y la vida independiente. Aun así, no todo es inmovilidad: con medicación adecuada, intervenciones psicosociales, apoyo familiar y programas de rehabilitación, muchas personas logran proyectos de vida significativos en la comunidad.
Trastornos de la conducta alimentaria
Los trastornos alimentarios, como la anorexia nerviosa y la bulimia nerviosa, se caracterizan por patrones de alimentación alterados, una preocupación excesiva por el peso y la figura y conductas que ponen en riesgo la salud física (restricción extrema, atracones, purgas, ejercicio compulsivo, etc.). Suelen comenzar en la adolescencia o en la adultez joven.
En 2021 se estimaba que unos 16 millones de personas vivían con un trastorno de la conducta alimentaria, de las que alrededor de 3,4 millones eran niños y adolescentes. La anorexia nerviosa se asocia a una mortalidad elevada, ya sea por complicaciones médicas o por suicidio, y la bulimia incrementa el riesgo de abuso de sustancias y otros problemas de salud. El abordaje requiere tratamiento especializado, donde la terapia psicológica (individual y familiar) juega un papel central.
Trastornos del comportamiento disruptivo y disocial
Estos trastornos, como el trastorno de conducta y el trastorno negativista desafiante, incluyen patrones persistentes de comportamientos desafiantes, agresivos o que vulneran derechos de los demás o normas sociales básicas. Suelen iniciarse en la infancia, aunque a veces aparecen más tarde.
En 2021 se calculaba que unos 41 millones de personas, incluyendo muchos niños y adolescentes, vivían con un trastorno de comportamiento disocial. El tratamiento pasa por intervenciones psicológicas focalizadas en habilidades sociales, resolución de problemas y trabajo conjunto con familias y escuelas.
Trastornos del neurodesarrollo
Los trastornos del neurodesarrollo, como el trastorno del desarrollo intelectual, el trastorno del espectro autista (TEA) y el TDAH, aparecen durante la infancia y condicionan la adquisición de habilidades intelectuales, motoras y sociales. Pueden generar dificultades importantes en la vida diaria si no se proporcionan los apoyos adecuados.
En el TDAH predomina un patrón de inatención, hiperactividad e impulsividad que afecta directamente al rendimiento escolar, laboral o social. En el caso del TEA, se observan dificultades en la comunicación social recíproca y comportamientos repetitivos o intereses restringidos. Las intervenciones psicoeducativas, de comportamiento, la terapia ocupacional y la logopedia, combinadas en función de cada caso, son claves para mejorar el funcionamiento y la calidad de vida.
Factores de riesgo, protección y contextos de vulnerabilidad
La aparición y evolución de los problemas de salud mental está influida por una compleja combinación de factores individuales, familiares, comunitarios y estructurales. Ningún factor por sí mismo basta para predecir un trastorno, pero la acumulación de riesgos y la ausencia de apoyos sí incrementan notablemente la probabilidad de que aparezcan problemas.
En el plano individual, influyen la genética, ciertos rasgos de personalidad, las habilidades emocionales, el uso de sustancias y experiencias traumáticas tempranas o adversidades en la infancia. Haber sufrido violencia física, emocional o sexual en la niñez, por ejemplo, se asocia con un mayor riesgo en la edad adulta de depresión, ansiedad, consumo problemático de alcohol u otras drogas, trastorno de estrés postraumático y también de enfermedades físicas no transmisibles.
Entre los factores sociales y ambientales destacan la pobreza, la desigualdad, la violencia, la discriminación y la degradación del entorno natural. Quienes viven en contextos de privación suelen tener menos oportunidades educativas y laborales, peores condiciones de vivienda y menor acceso a servicios de salud de calidad, lo que genera un círculo vicioso entre pobreza y mala salud mental que se acumula a lo largo de toda la vida.
El daño medioambiental y la crisis climática también están dejando huella en la salud ambiental. Se ha observado que vivir en zonas con alta contaminación del aire o con degradación intensa del entorno puede aumentar el riesgo y la gravedad de ciertos problemas mentales. Han surgido términos como “ecoansiedad” o “solastalgia” para describir la angustia emocional ante la pérdida de ecosistemas y el futuro incierto que perciben muchas personas, especialmente jóvenes.
Hay grupos especialmente expuestos: personas desempleadas de larga duración, trabajadoras sexuales, personas sin hogar, refugiadas o desplazadas forzosamente, quienes viven en zonas de conflicto armado o que han sufrido desastres naturales. En contextos afectados por conflictos en la última década se estima que una de cada cinco personas tiene depresión, ansiedad, TEPT, trastorno bipolar o esquizofrenia.
El daño medioambiental y la crisis climática también están dejando huella. Se ha observado que vivir en zonas con alta contaminación del aire o con degradación intensa del entorno puede aumentar el riesgo y la gravedad de ciertos problemas mentales. Han surgido términos como “ecoansiedad” o “solastalgia” para describir la angustia emocional ante la pérdida de ecosistemas y el futuro incierto que perciben muchas personas, especialmente jóvenes.
Impacto de la pandemia de COVID-19 en la salud mental
La irrupción de la COVID-19 supuso un auténtico terremoto para la salud mental mundial. Estudios internacionales estimaron que, solo en el primer año de pandemia, la prevalencia de depresión y ansiedad aumentó entre un 25 % y un 27 %. Al mismo tiempo, muchos servicios de salud mental se vieron interrumpidos, ampliando aún más la brecha entre necesidad y atención.
En el caso de España, los datos del Centro de Investigaciones Sociológicas muestran que desde el inicio de la pandemia alrededor del 6,4 % de la población acudió a un profesional de salud mental por algún síntoma, principalmente ansiedad (43,7 % de los casos) y depresión (35,5 %). Más del doble de las personas que buscaron ayuda fueron mujeres, reflejando desigualdades de género en la carga de cuidados y en la respuesta emocional a la crisis.
Durante el confinamiento domiciliario estricto, el CIS recogió que un 30 % de la población experimentó ataques de pánico, un 25 % se sintió socialmente excluido y un 55 % afirmó no poder controlar la preocupación. El aislamiento, las viviendas pequeñas, la falta de luz natural, los conflictos de convivencia, el miedo a la enfermedad y la pérdida de empleo actuaron como potentes estresores.
Para responder a estas necesidades, organizaciones como Cruz Roja pusieron en marcha iniciativas específicas. En abril de 2020 se creó la línea telefónica “Cruz Roja Te Escucha” (900 107 917), destinada a ofrecer acompañamiento psicosocial a personas especialmente afectadas por la soledad, la enfermedad, la edad avanzada, la pérdida de trabajo, la falta de vivienda o la discapacidad, entre otras circunstancias.
Profesionales de la psicología que participan en este servicio destacan que en muchas personas bastan unas pocas sesiones (por ejemplo, ocho) para reducir el malestar y recuperar estrategias de afrontamiento, algo especialmente valioso en colectivos con escasos recursos económicos que difícilmente podrían costear atención privada. El mensaje de fondo es claro: todos podemos necesitar ayuda psicológica en determinados momentos y tener a alguien al otro lado del teléfono puede marcar una gran diferencia.
Salud mental a lo largo del ciclo vital
La salud mental cambia a medida que avanzamos por las distintas etapas vitales, por lo que conviene entender qué desafíos son más habituales en cada momento y qué tipo de apoyos resultan más beneficiosos. No es lo mismo prevenir el sufrimiento psicológico en la infancia que en la jubilación.
En la primera infancia y la niñez temprana, el foco está en alcanzar los hitos del desarrollo y aprender habilidades socioemocionales básicas. Un entorno de crianza seguro, con afecto, límites razonables y ausencia de violencia, es uno de los principales factores de protección. La crianza extremadamente dura y los castigos físicos frecuentes, en cambio, se asocian con un mayor riesgo de problemas emocionales y de conducta.
La adolescencia es una etapa especialmente delicada. Es entonces cuando se consolidan muchos hábitos y conductas de salud que se mantendrán en la vida adulta. Cambios físicos, presión académica, conflictos familiares, exposición a violencia, acoso escolar, ciberacoso o uso problemático de Internet y dificultades económicas pueden volver a los y las adolescentes más vulnerables a la aparición de trastornos de ansiedad, depresión, conductas autolesivas o consumo de sustancias.
En la adultez temprana, los desafíos se centran en la construcción de un proyecto de vida: estudios superiores, entrada en el mercado laboral, independencia económica, creación de una familia o decisiones sobre migración. Tener una buena base de salud mental en estas edades facilita afrontar mejor las transiciones y los inevitables fracasos o cambios de rumbo.
En la edad adulta media suelen acumularse responsabilidades laborales, cuidado de hijos o hijas, y a menudo también el cuidado de familiares mayores o dependientes. El estrés crónico derivado de la sobrecarga de roles, la inestabilidad laboral o los problemas económicos puede desencadenar o agravar problemas de ansiedad, depresión o desgaste profesional (burnout).
En la vejez, cambios como la jubilación, la pérdida de seres queridos, la aparición de enfermedades crónicas físicas y el aumento de la dependencia pueden afectar a la salud mental. Sin embargo, envejecer no equivale a deprimirse; la soledad no deseada y la falta de apoyos suelen ser más determinantes que la edad en sí misma, por lo que las redes comunitarias y los servicios de proximidad cobran una enorme importancia.
Situación de la salud mental en España y en la Región de las Américas
En España, el Informe Anual del Sistema Nacional de Salud 2023 indica que en torno al 34 % de la población presenta algún problema de salud mental. Esta proporción se eleva por encima del 40 % entre las personas mayores de 50 años y supera el 50 % en quienes tienen más de 85 años, poniendo de relieve el peso del malestar psicológico en los grupos de mayor edad.
Entre los diagnósticos más frecuentes figuran los trastornos de ansiedad, seguidos de los trastornos del sueño y los trastornos depresivos. Dentro de los cuadros más graves, se estima que la esquizofrenia afecta aproximadamente a 24 millones de personas en todo el mundo (una de cada 300), mientras que el trastorno bipolar impacta en unos 40 millones (aproximadamente una de cada 150 personas adultas).
Estas cifras hacen evidente la urgencia de reforzar los servicios de salud mental y visibilizar las necesidades de quienes viven con Trastorno Mental Grave (TMG). No obstante, el Atlas de Salud Mental 2020 de la OMS señala que, pese al aumento de la atención mediática y política, esta mayor visibilidad todavía no se ha traducido en una expansión suficiente de servicios de calidad.
En la Región de las Américas, donde se incluye España en cuanto a ciertos análisis comparativos a través de la OPS, las cifras apuntan a una brecha de tratamiento superior al 70 % en muchos países para los trastornos mentales y por consumo de sustancias. El gasto mediano en salud mental es de apenas un 2,1 % del presupuesto sanitario, y casi la mitad de ese gasto (alrededor del 42 %) se destina a hospitales psiquiátricos en lugar de a servicios comunitarios.
Esto significa que una parte importante de la población no tiene acceso a una atención continuada, cercana y centrada en la persona, que es precisamente el modelo que recomiendan la OMS y otros organismos internacionales. El resultado es una atención fragmentada, con grandes desigualdades territoriales y sociales.
Estigma, derechos y nuevos modelos de atención comunitaria
Más allá de los síntomas, muchas personas señalan que el estigma asociado a los problemas de salud mental les limita más que el propio trastorno. Persisten estereotipos que vinculan el diagnóstico con la peligrosidad, la imprevisibilidad o la incapacidad, lo que puede dar lugar a discriminación en el trabajo, la vivienda o incluso en el propio sistema sanitario.
Estos estigmas no desaparecen automáticamente cuando mejoran los síntomas. Pueden seguir afectando al proceso de recuperación, erosionar la autoestima y desincentivar la búsqueda de ayuda. Por eso, las estrategias de lucha contra el estigma deben incluir educación, formación específica a profesionales, campañas públicas y, sobre todo, la participación activa de personas con experiencia propia en salud mental.
Un ejemplo es el trabajo del Creap (Centro de Referencia Estatal de Atención Psicosocial a Personas con Trastorno Mental Grave) en España, donde se han incorporado técnicos expertos en apoyo mutuo, personas con experiencia vivida que acompañan, empoderan y ayudan a derribar barreras. Este enfoque contribuye de manera directa a reducir el estigma y a promover la autodeterminación.
Históricamente, los trastornos mentales graves se han tratado principalmente con modelos muy centrados en la medicación y en dispositivos institucionales, a menudo con vulneraciones de derechos y poca participación de las personas afectadas. En los últimos años se está impulsando un cambio hacia cuidados centrados en la persona y en la comunidad, alineados con la estrategia estatal de nuevos modelos de cuidados.
En este marco, se prioriza el desarrollo de servicios de rehabilitación psicosocial, apoyo comunitario, empleo con apoyo, viviendas supervisadas y redes de recursos que permitan a las personas con TMG vivir en su entorno habitual con los apoyos necesarios. El Creap, por ejemplo, trabaja en la identificación de buenas prácticas y en el diseño de programas basados en este nuevo modelo, que se debatieron en jornadas como “Construyendo puentes hacia la recuperación”, celebradas en 2024.
Promoción, prevención y salud mental en el trabajo
Las estrategias de promoción y prevención buscan mejorar la salud mental actuando sobre los determinantes individuales, sociales y estructurales. Esto implica desde programas para reforzar habilidades socioemocionales en la escuela hasta políticas públicas de reducción de la pobreza, la violencia o la desigualdad.
Dado que muchos de esos determinantes se sitúan fuera del sistema sanitario, resulta clave la colaboración intersectorial entre salud, educación, trabajo, justicia, transporte, medio ambiente, vivienda y servicios sociales. El sector sanitario puede liderar o apoyar la coordinación, pero es imposible avanzar sin el compromiso conjunto de estos ámbitos.
La prevención del suicidio es uno de los objetivos explícitos de la comunidad internacional, recogido en los Objetivos de Desarrollo Sostenible, que plantean reducir en un tercio la tasa de mortalidad por suicidio para 2030. Entre las estrategias más eficaces se encuentran limitar el acceso a medios letales, promover una cobertura mediática responsable, reforzar el aprendizaje socioemocional en adolescentes, favorecer la detección precoz y prohibir plaguicidas altamente peligrosos.
En el ámbito laboral, se estima que cerca del 15 % de la población trabajadora mundial presenta un trastorno mental en un momento dado. Solo ansiedad y depresión generan la pérdida de unos 12.000 millones de días laborales al año, con un coste cercano a un billón de dólares por ausentismo, presentismo (ir a trabajar pero rendir poco) y rotación de personal.
Mejorar la salud mental en el trabajo implica combinar legislación y normativas de protección, políticas internas en las empresas, formación de mandos intermedios y programas específicos para los empleados, como pausas saludables en los centros de trabajo. Crear entornos laborales seguros, con cargas razonables, horarios conciliables y cultura de apoyo resulta beneficioso tanto para las personas como para la productividad.
Respuesta de la OMS y planes internacionales
Todos los Estados Miembros de la Organización Mundial de la Salud han aprobado el Plan de Acción Integral sobre Salud Mental 2013-2030, que reconoce el papel fundamental de la salud mental para lograr la “salud para todos”. Este plan se articula en cuatro grandes objetivos.
En primer lugar, se plantea reforzar el liderazgo y la gobernanza en salud mental, es decir, que los países cuenten con marcos normativos, estrategias y estructuras sólidas para coordinar acciones. En segundo lugar, se impulsa la provisión de servicios integrales de salud mental y apoyo social en entornos comunitarios, alejándose de los modelos centrados exclusivamente en grandes hospitales psiquiátricos.
El tercer objetivo se centra en implementar estrategias de promoción y prevención a lo largo de todo el ciclo vital, y el cuarto en fortalecer los sistemas de información, los datos científicos y la investigación, fundamentales para diseñar políticas efectivas y evaluar su impacto.
Como parte de este esfuerzo, la OMS mantiene el Programa de Acción para Superar las Brechas en Salud Mental (mhGAP), que proporciona guías, herramientas y formación a profesionales de salud no especializados, especialmente en países con menos recursos. La Guía de intervención mhGAP 2.0 ayuda a médicos, personal de enfermería y otros trabajadores sanitarios en entornos de atención primaria a valorar y tratar los trastornos mentales más frecuentes.
Pese a estos avances, los análisis más recientes del Mental Health Atlas muestran que los progresos hacia las metas fijadas siguen siendo insuficientes. Para acelerar el cambio, el Informe mundial sobre la salud mental de la OMS propone tres líneas de transformación: dar más valor social y político a la salud mental, rediseñar los entornos cotidianos (hogares, escuelas, trabajos, comunidades) para protegerla mejor y fortalecer redes comunitarias de servicios accesibles, asequibles y de calidad.
Inversión, retorno económico y necesidad de actuar ya
La realidad es que la mayoría de los países destinan una fracción muy pequeña de sus presupuestos sanitarios a la salud mental, a menudo menos del 2 %, y gran parte de ese dinero se va en mantener instituciones psiquiátricas tradicionales. Esto deja poco margen para ampliar servicios comunitarios, innovar o crear programas preventivos de calidad.
Al mismo tiempo, los datos económicos muestran que invertir en salud mental resulta altamente rentable. Un estudio en 36 países estimó que cada dólar invertido en tratamiento de depresión y ansiedad generaba un retorno cinco veces mayor en años de vida saludable ganados y en productividad laboral. Es decir, no solo es una cuestión ética y de derechos, sino también una inversión inteligente.
En muchos contextos de bajos y medianos ingresos, más del 80 % de las personas con trastornos mentales viven atrapadas en un círculo vicioso entre pobreza, falta de redes de protección social y ausencia de cobertura sanitaria para la atención psicológica y psiquiátrica. No incluir la salud mental en los seguros nacionales implica que muchas familias tienen que asumir de su bolsillo gastos potencialmente empobrecedores para poder tratarse.
Algunos países han aprovechado situaciones de crisis para impulsar reformas estructurales. Se suele citar el ejemplo de Sri Lanka, donde el tsunami de 2004 generó un aumento dramático del interés político por la salud mental y sirvió como catalizador para desarrollar servicios de atención psicosocial de emergencia y, posteriormente, reformar el sistema nacional hacia un enfoque más comunitario.
Todo apunta a que los próximos años serán decisivos para determinar si la salud mental se consolida realmente como una prioridad central en las agendas de salud y de desarrollo, con financiación suficiente, servicios accesibles y respeto pleno a los derechos humanos, o si se mantiene como un área crónicamente infrafinanciada, dependiente de proyectos parciales y esfuerzos puntuales.
Vista en conjunto, la información disponible deja claro que los problemas de salud mental afectan a una parte enorme de la población, desde la infancia hasta la vejez, que generan un peso muy elevado de discapacidad y sufrimiento evitable, que existen tratamientos y estrategias preventivas eficaces y que, sin embargo, persisten enormes brechas de acceso, inversión y calidad; asumir estos datos, hablar de ellos sin tapujos y exigir modelos de atención comunitaria, respetuosos con los derechos y bien financiados es una tarea compartida por sistemas sanitarios, gobiernos, comunidades y cada persona que forma parte de la sociedad.